获得前所未有规模的恶性间皮瘤结果
恶性胸膜间皮瘤(MPM)是一种罕见、侵袭性且预后不良的癌症。虽然使用铂类和培美曲塞化疗联合或不联合贝伐单抗(bevacizumab)是一线治疗标准,但迄今为止尚未确定批准的二线策略[1]。吉西他滨(gemcitabine)或长春瑞滨(vinorelbine)常常用于这种情况,但它们仅显示出有限的活性[2]。
然而,在MPM患者中评估免疫疗法有理有据。这些肿瘤的炎症表型暗示了T细胞的参与,并且MPM细胞在相当大比例的病例中表达PD-L1 [3-6]。此外,PD-L1表达与MPM的更差预后相关[7, 8]。
MAPS2:联合免疫疗法
随机化非比较性II期MAPS-2试验独立评估了每2周一次3 mg/kg纳武单抗(n = 63),以及纳武单抗联合每6周一次1 mg/kg抗CTLA-4抗体易普利姆玛(ipilimumab)(n = 62),直到出现疾病进展或毒性,最长2年。招募患有不可切除MPM并且被记录在一种或两种前线化疗(包括培美曲塞/铂类双药)后发生进展的患者。在各组中,可在79%的患者中观察到PD-L1表达状态。
根据统计方案,12周时的疾病控制率(DCR)被定义为主要终点,并在两组中均达到。在首批108名符合条件的患者中,分别有50.0%采用联合治疗,44.4%采用纳武单抗单药治疗,如之前所报道,在12周时经历疾病控制[9]。在ITT群体中,DCR分别达到51.6%和39.7%。与历史数据和先前非免疫治疗临床试验相比,这些数据代表了有意义的增加。
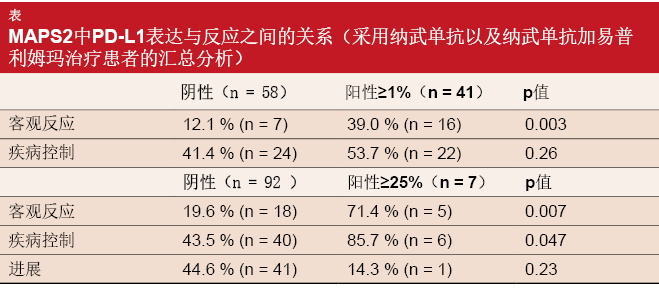
Zalcman等人在2017年ESMO大会上介绍了MAPS-2试验的更新发现[10]。根据对具有可见PD-L1状态的患者的汇总分析,PD-L1表达(1%)与反应显著相关,高PD-L1表达(25%)与客观反应和疾病控制相关(表)。中位反应持续时间分别为7.9个月和7.4个月。观察到所有组织学亚型(即上皮样、双相、肉瘤样)的长期缓解。
中位生存期延长超过15个月
在15个月的中位随访期之后,中位OS在联合组和单药治疗组分别为未达到和13.6个月。正如最近的分析中所显示[9],在延长的随访期显示出这种分析成熟之后,纳武单抗加易普利姆玛和单独采用纳武单抗的PFS分别为5.6个月和4.0个月。探索性森林图显示,当采用联合治疗时,具有肉瘤样/双相组织学的患者在OS方面表现更好,而采用纳武单抗单药治疗则表现更差。这也适用于那些在三线与二线中接受免疫疗法的患者。相反,具有PD-L1表达(1 %与< 1 %)的患者从纳武单抗中获益,而这两个亚组同样从纳武单抗加易普利姆玛中获益。纳武单抗的最大获益仅出现在经培美曲塞治疗后进展超过3个月的患者中(HR,0.25;p = 0.002)。然而,由于患者人数较少,这些结果仅通过假设产生。
所评估方案的毒性通常是可控的。采用联合治疗中更频繁发生3级AE,尽管未达到显著水平(22.9%与12.7%)。采用纳武单抗加易普利姆玛,由于暴发性肝炎、脑炎和急性肾功能衰竭,两名患者经历4级AE,3例死亡被认为与治疗有关,均发生在试验过程早期。接受纳武单抗单药疗法的所有患者均未出现4/5级AE。联合组患者更频繁地报告腹泻、瘙痒、皮肤干燥。对于绝大多数已记录的免疫相关AE,注意到更大的比率是由采用纳武单抗加易普利姆玛引起,但其中大多数为1级和2级。
对于12周时的生活质量评估,在总体、疼痛、厌食和干扰项目方面纳武单抗单药疗法占优势,尽管并不显著。另一方面,采用联合治疗的患者报告了在一般项目和症状痛苦量表方面的优势。长期纵向生活质量研究有待启动。作者得出结论认为,MAPS-2结果支持近期NCCN小组推荐单药疗法或联合疗法作为复发性MPM患者二线或三线选择的决定。
瑞士注册中心所获得的派姆单抗活性
在间皮瘤患者中探究抗PD-1抗体派姆单抗的早期试验已经取得了可喜的结果。在KEYNOTE-028研究中,DCR为72%,中位OS为18个月[11]。芝加哥队列显示出80%的DCR和11.9个月的中位数OS [12]。基于这些试验,派姆单抗开始在瑞士用于复发性MPM的标签外治疗。瑞士注册中心的目的在于在现实生活环境中评估派姆单抗在复发性MPM中的活性。瑞士13个癌症中心贡献了他们的数据。PD-L1定量在中心实验室进行,而临床反应由当地研究人员确定。
根据对注册中心数据的回顾性分析,直到2017年4月才纳入诊断时中位年龄为68.5岁的48名患者[13]。绝大多数(73%)患有携带上皮样组织学的肿瘤。在10%的患者中,组织学为肉瘤样,17%为混合型。几乎所有患者都接受过先前化疗。派姆单抗剂量范围为每3周一次2 mg/kg至每2周一次10 mg/kg。大多数患者接受过每3周一次200 mg规定剂量的派姆单抗。
基于PD-L1表达的结果
在该分析中包含的48名患者中,1名和11名患者分别达到CR和PR,总计达到25%的ORR。这与采用PD-(L)-1抑制剂的早期临床试验数据类似[11, 12, 14],并且与目前的化疗选择相比占优势。另外13名患者达到SD,DCR为52%。整个队列的中位PFS和OS分别为3.6个月和7.2个月。采用派姆单抗改善生存期的预测因素包括良好的表现状态、早期治疗线和肉瘤样组织学。在这些选定群组中获得的生存期结果与从KEYNOTE-028试验和芝加哥队列中获得的结果类似[11, 12]。另一方面,包含在该注册中心数据中所有群体的结果明显劣于在试验中观察到的结果。
对于PD-L1表达,可获得37名患者的结果。其中67%被定义为PD-L1阴性(即PD-L1表达< 5%),而22%和11 %分别具有5-49%和50%的PD-L1表达。发现组织学与PD-L1表达之间存在显著的相关性,因为PD-L1在上皮样肿瘤中呈阴性表达,而高PD-L1表达与肉瘤样组织学相关。PD-L1阳性亚组显示出比PD-L1阴性队列高4-5倍的ORR。具有50% PD-L1表达的患者达到100%的DCR。类似地,PFS和OS也随着PD-L1表达的增加而得到改善。值得注意的是,获得完全缓解的单个患者既具有肉瘤样组织学又具有高PD-L1表达。作者得出结论认为,这两个特征可能预示着派姆单抗治疗带来的改善结果。
14名患者发生15例治疗相关AE和5例3/4级AE,其中4例在数据截止时已经缓解。7名患者(15 %)由于AE而中止派姆单抗治疗。正在进行的前瞻性随机化对照试验将确定检查点抑制在MPM中的作用。
来自尼达尼布(nintedanib)治疗的一线获益
在随机化双盲安慰剂对照II/III期LUME-Meso试验中,正在对具有未切除MPM的患者进行口服多激酶抑制剂尼达尼布的研究。化疗初治患者采用每日两次200 mg尼达尼布加培美曲塞/顺铂(n = 44),或安慰剂加培美曲塞/顺铂(n = 43)进行治疗。实验组无疾病进展的患者接受尼达尼布维持治疗。在2017年ESMO大会上,报告了来自该试验II期部分的成熟OS和用力肺活量(FVC)结果[15]。
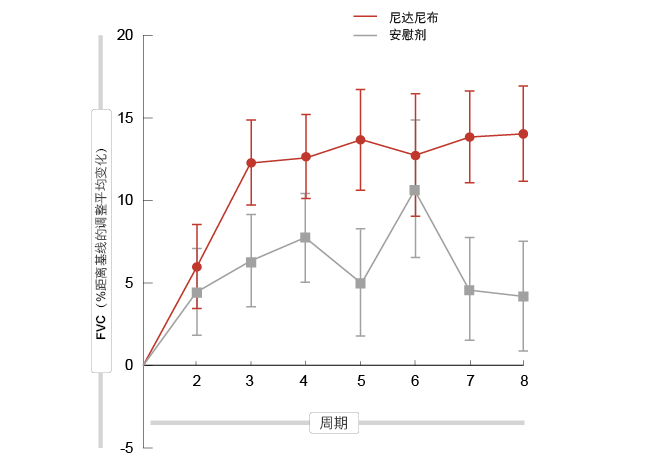
对于整个队列而言,在OS改善方面尼达尼布治疗占优的趋势显而易见(18.3个月与14.2个月;HR,0.77;p = 0.3193)。尼达尼布治疗所产生的生存期获益在具有上皮样组织学的患者中达到最大值(20.6个月与15.2个月;HR,0.70;p = 0.1965)。FVC被列为终点,因为其反映了患者在MPM中的表现和生活质量。更高的基线FVC和治疗期间FVC的增加与更好的患者报告结果相关[16, 17]。实际上,根据这一分析,对于所有患者和具有上皮样组织学的患者而言,从第2周期开始,FVC距离基线的调整平均百分比变化结果显示尼达尼布优于安慰剂
(图)。第8周期时同样如此;这里,所有患者的平均治疗差异率为7.2%,具有上皮样组织学的群组则为9.9%。
图: 接受尼达尼布或安慰剂的具有上皮样组织学患者的FVC距离基线的调整平均百分比
初步PFS分析确认
对于初始分析,更新的PFS数据显示,与安慰剂相比,尼达尼布治疗改善PFS(9.4个月与5.7个月;HR,0.54;p = 0.0103)。这一改善在具有上皮样组织学的患者中达到最大值(9.7个月与5.7个月;HR,0.49;p = 0.0056)。与安慰剂组患者相比,尼达尼布组患者出现更高的客观反应率(56.8%与44.2%)。所有客观反应均为部分反应。
尼达尼布治疗的安全特性证明是可控的,并且与先前研究一致。通常与抗血管生成剂相关的AE在治疗组之间是平衡的,或者报告相比对照组更少出现在尼达尼布组患者中。此外,与采用安慰剂相比,采用尼达尼布发生AE的频率更低,该AE导致最后研究药物的永久性研究中止(6.8%与17.1%)。尼达尼布不损害主要治疗手段化疗的递送。LUME-Meso研究的III期部分目前正在招募具有上皮样组织学的患者。
参考文献
- Baas P et al., Malignant pleural mesothelioma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2015; 26 Suppl 5: v31-v39
- Zauderer mg et al., Vinorelbine and gemcitabine as second- or third-line therapy for malignant pleural mesothelioma. Lung Cancer 2014; 84(3): 271-274
- Thapa B et al., The immune microenvironment, genome-wide copy number aberrations, and survival in mesothelioma. J Thorac Oncol 2017; 12(5): 850-859
- Lanteajoul S et al., PD-L1 Testing for Immune checkpoint inhibitors in mesothelioma: for want of anything better? J Thorac Oncol 2017; 12(5): 778-778
- Mansfield AS et al., B7-H1 expression in malignant pleural mesothelioma is associated with sarcomatoid histology and poor prognosis. J Thorac Oncol 2014; 9(7): 1036-1040
- Khanna S et al., Malignant mesothelioma effusions are infiltrated by CD3+ T cells highly expressing PD-L1 and the PD-L1+ tumor cells within these effusions are susceptible to ADCC by the anti-PD-L1 antibody avelumab. J Thorac Oncol 2016; 11(11): 1993-2005
- Cedrés S et al. Analysis of expression of programmed cell death 1 ligand 1 (PD-L1) in malignant pleural mesothelioma (MPM). PLoS One 2015; 10(3): e0121071
- Combaz-Lair C et al., Immune biomarkers PD-1/PD-L1 and TLR3 in malignant pleural mesotheliomas. Hum Pathol 2016; 52: 9-18
- Scherpereel A et al., Second or third-line nivolumab versus nivolumab plus ipilimumab in malignant pleural mesothelioma patients: results of the IFCT-1501 MAPS-2 randomized phase 3 trial. ASCO 2017, abstract LBA8507
- Zalcman G et al., Second or 3rd line nivolumab (nivo) or nivo plus ipilimumab in malignant pleural mesothelioma (MPM) patients: up-dated results of the IFCT-1501 MAPS1 randomized phase 2 trial. ESMO 2017, abstract LBA58_PR
- Alley E et al., Clinical safety and activity of pembrolizumab in patients with malignant pleural mesothelioma (KEYNOTE-028): preliminary results from a non-randomised, open-label, phase 1b trial. Lancet Oncol 2017; 18: 623-630
- Kindler H et al., Phase II trial of pembrolizumab in patients with malignant mesothelioma (MM): interim analysis. WCLC 2016, abstract OA13.02
- Mauti LA et al., Pembrolizumab as second or further line treatment in relapsed malignant pleural mesothelioma; a Swiss registry. ESMO 2017, abstract 1615O
- Quispel-Janssen J et al., A phase II study of nivolumab in malignant pleural mesothelioma NivoMes): with translational research (TR) biopsies. WCLC 2016, OA13.01
- Novello S et al., Overall survival and forced vital capacity results from the LUME-Meso study of nintedanib + pemetrexed/cisplatin versus placebo + pemetrexed/ciusplatin in chemotherapy-naïve patients with malignant pleural mesothelioma. ESMO 2017, abstract 1618PD
- Krug LM et al., Forced vital capacity (FVC) as a reproducible measure of pulmonary function (PF) in chemotherapy-pretreated patients with malignant pleural mesothelioma (MPM). J Clin Oncol 29: 2011 (suppl; abstr 7028)
- Nowak AK et al., Assessing quality of life during chemotherapy for pleural mesothelioma: feasibility, validity, and results of using the European Organization for Research and Treatment of Cancer Core Quality of Life Questionnaire and Lung Cancer Module. J Clin Oncol 2004; 22: 3172-3180
More posts
ALK阳性NSCLC:克唑替尼和艾乐替尼的更新数据
ALK阳性NSCLC:克唑替尼和艾乐替尼的更新数据 PROFILE 1014是用以确定ALK抑制剂克唑替尼在ALK阳性肺癌患者一线治疗中作用的首个研究。其在一线环境下,在A
转化导致SCLC的特征和结果
转化导致SCLC的特征和结果 在获得对EGFR TKI疗法的耐药性时,少量但显著比例的EGFR突变腺癌转化为SCLC [1]。此外,报道存在自始携带EGFR突变的SCLC病
获得前所未有规模的恶性间皮瘤结果
获得前所未有规模的恶性间皮瘤结果 恶性胸膜间皮瘤(MPM)是一种罕见、侵袭性且预后不良的癌症。虽然使用铂类和培美曲塞化疗联合或不联合贝伐单抗(bevacizumab)是一线
专访:生存期受到多条治疗线的影响
专访:生存期受到多条治疗线的影响 Nicolas Girard, MD, PhD 法国巴黎居里研究所,居里-蒙苏里胸部研究所 在EGFR突变晚期NSCLC患者中探究奥希替
EGFR突变肺癌:排序根据新数据作为主要话题
EGFR突变肺癌:排序根据新数据作为主要话题 EGFR TKI失败后使用奥希替尼的长期结果 第一代表皮生长因子受体酪氨酸激酶抑制剂(EGFR TKI)厄洛替尼和吉非替尼以及