用于治疗EGFR突变肺癌的最佳策略
EGFR TKI的出现改变了EGFR突变NSCLC患者的治疗标准。IPASS是在中国EGFR突变NSCLC患者中对第一代EGFR TKI吉非替尼与铂类化疗进行比较的首个开放随机化研究。结果显示,吉非替尼组的无病生存期(DFS)显著高于化疗组。因此,IPASS为在晚期EGFR突变NSCLC患者中使用第一代EGFR TKI奠定了基础[1]。
在2017年CSCO年会上,EGFR靶向治疗相关讨论主要集中于三个主题。第一,用于晚期EGFR突变NSCLC患者的一线、二线和三线标准治疗策略以及可选治疗策略;第二,靶向疗法和放疗联合用于EGFR突变NSCLC患者;第三,关注中国NSCLC患者EGFR靶向治疗研究的相关最新数据和新颖见解。
EGFR突变阳性肺癌治疗的最佳策略:一线治疗
在CSCO最近发表的肺癌(LC)治疗指南中,第一代EGFR TKI(厄洛替尼或吉非替尼)和第二代EGFR TKI阿法替尼被推荐为晚期EGFR突变NSCLC患者的标准一线治疗[2]。
根据2017年CSCO指南,在中国,阿法替尼改变了针对IV期EGFR突变晚期NSCLC患者的一线治疗建议。来自LUX-Lung(LL)3、6和7试验的数据表明,与第一代EGFR TKI治疗或化疗相比,阿法替尼可延长患者的PFS和OS,并提高客观缓解率(ORR)[3,4]。
在2017年CSCO年会上介绍了针对中国患者的最新数据。LL6对阿法替尼(n = 217)40 mg/d与6个周期的吉西他滨/顺铂(G/C)(n = 110)进行了比较。与G/C相比,阿法替尼的PFS更长(中位数,11.0与5.6个月;HR 0.30;p < 0.0001)。此外,与G/C相比,阿法替尼在19缺失患者中改善了OS(中位数,31.6与16.3个月;HR,0.61;p = 0.0146)。在使用阿法替尼进行治疗的中国患者中未观察到非预期AE [5]。
LL7对阿法替尼与吉非替尼作为EGFR突变NSCLC患者的一线治疗进行了比较,结果显示阿法替尼组的PFS、ORR和至治疗失败的时间(TTF)显著高于吉非替尼组。深入分析表明,无论EGFR突变类型如何,阿法替尼与吉非替尼相比均显示出OS改善(27.9与24.5个月)和TTF增加(13.7与11.5个月;p = 0.007)。安全性结果显示,阿法替尼剂量减少降低了治疗相关AE的发生率和严重程度[6,7]。因此,作者得出结论认为,就PFS、OS、TTF和安全性方面,EGFR突变NSCLC患者能够从一线阿法替尼治疗中获益。
此外,2017年CSCO年会上还报告了LL3、LL6和LL7的长期生存率分析。根据这些分析,LL3、LL6和LL7中的长期缓解者(LTR;阿法替尼治疗≥ 3年)分别有10%、10%和12%。相比之下,LL7中使用吉非替尼的长期缓解者仅为4 %。最后,位于中国广州的广东省肺癌研究所、广东省人民医院以及广东省医学科学院的吴一龙教授指出,阿法替尼30mg或40mg可能是中国EGFR突变NSCLC患者的最佳选择[8]。
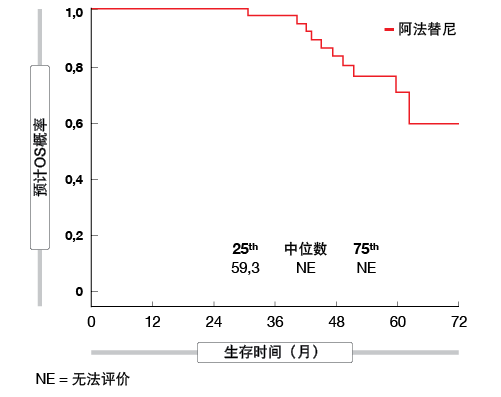
对接受一线阿法替尼的患者进行的不同二线治疗的分析显示,结果表明奥希替尼大有前景:总计37名停用阿法替尼的患者随后接受奥希替尼,其中大部分在三线及以上治疗。对于这些患者,在任何治疗线中,奥希替尼的中位治疗时间长达20.2个月,且在超过4年的中位随访期后仍未达到OS(图1)[9]。因此,这些发现支持,一线阿法替尼治疗和随后包括奥希替尼在内的后续治疗可能是EGFR突变晚期NSCLC患者的可选策略。
图1: 最初接受阿法替尼且随后在任何线中接受奥希替尼的患者的探索性OS分析
奥希替尼——从二线疗法上升为一线疗法?
奥希替尼是第三代EGFR TKI。在AURA、AURAext、AURA2、AURA3、
AURA17和AURA18研究中进行的检测显示,对于对第一代和第二代EGFR TKI耐药的患者,奥希替尼的ORR约为60%-70%,PFS为9.6-10.1个月。AURAext和AURA2研究表明,一旦患者对第一代EGFR TKI耐药,则奥希替尼可能替代铂类化疗成为EGFR T790M阳性NSCLC患者的可选方案[10]。
然而,应当注意,AURAext和AURA2是单组研究,因此缺乏证据表明奥希替尼可以替代化疗用作对第一代EGFR TKI耐药的患者的二线治疗。AURA3是对奥希替尼与铂-培美曲塞(pemetrexed)作为先前接受过EGFR TKI治疗的EGFR T790M阳性晚期NSCLC患者的二线治疗进行比较的头对头研究。AURA3证明,与铂-培美曲塞组相比,奥希替尼治疗组具有改善的PFS(10.1与4.4个月;HR,0.3;p<0.001)[11]。因此,2017年NCCN指南建议,奥希替尼应作为EGFR T790M阳性晚期NSCLC患者二线治疗的标准疗法(SOC)。
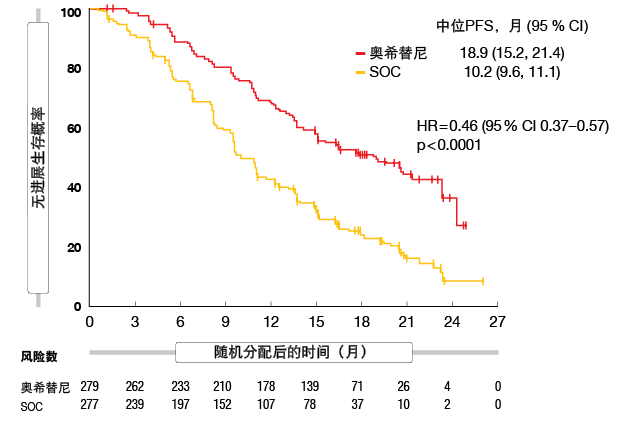
FLAURA是对奥希替尼与第一代TKI作为EGFR突变(即外显子19缺失或L858R突变)晚期NSCLC患者的一线治疗进行比较的首个头对头研究。患者被随机分为两组,分别用奥希替尼(每日一次80 mg)或第一代EGFR TKI(每日一次吉非替尼250 mg或厄洛替尼150 mg)进行治疗。主要终点是根据RECIST 1.1评估的疾病进展。与SOC组相比,奥希替尼组的中位PFS明显更长(18.9与10.2个月;p < 0.0001)
(图2)。奥希替尼组的ORR稍高(80%与76%;p = 0.2335),且缓解的中位持续时间(DoR)也更高(17.2与8.5个月)。安全性特征分析表明,与接受SOC的患者相比,奥希替尼组中的患者出现更少的AE。此外,使用奥希替尼也降低了严重AE(等级> 3)的发生率(34%与45%)。OS的中期分析结果(数据成熟度,25%)表明奥希替尼在优效性方面尚不具有正式的统计学意义,但令人鼓舞的数据显示出存活获益的趋势(死亡HR,0.63)[12]。如果选择奥希替尼作为一线治疗,则还应考虑其他限制因素,诸如T790M突变检测的限制,奥希替尼耐药性的异质性机制以及第一代、第二代和第三代EGFR TKI间的交叉耐药性。因此,中国台湾省台北市国立台湾大学医学院附设医院的杨志新教授指出,是否指定第三代EGFR TKI奥希替尼作为一线治疗药物目前尚不确定,因为其在EGFR突变NSCLC患者中的功效尚未完全明确[13]。
图2: 与使用第一代EGFR TKI(吉非替尼或厄洛替尼)相比,使用奥希替尼作为EGFR突变晚期NSCLC一线治疗的PFS
3.1.3. 用于中国患者的达克替尼(dacomitinib)——ARCHER 1050
在2017年ASCO年会上报告了ARCHER 1050试验的数据。该试验研究了另一种EGFR靶向药物达克替尼(第二代EGFR TKI)。在EGFR突变晚期NSCLC患者的一线治疗中,与第一代EGFR TKI(吉非替尼)相比,达克替尼的PFS更长(14.7与9.2个月;HR,0.59;
P < 0.0001)。有趣的是,在本研究招募的452名患者中,231名为中国人。因此,在2017年CSCO年会上重点介绍了这些患者的数据。
ARCHER 1050的主要入选标准是晚期NSCLC和存在一种EGFR突变(19缺失或Leu858Arg突变)。患者被随机分为两组,分别接受口服达克替尼(45 mg/天,28天为一周期)或口服吉非替尼(250 mg/天,28天为一周期)直至疾病进展或直至满足另一项中止标准。主要终点是通过设盲独立审查评估的PFS。在中国患者的亚组分析中,达克替尼组的PFS显著高于吉非替尼组(根据设盲独立审查为16与9.2个月,而根据研究者分析为18.4与11.1个月)。中国患者的ORR与总人群中的ORR相似,而达克替尼的DoR高于吉非替尼(15.6与8.3个月)。
ARCHER 1050的数据显示出达克替尼作为EGFR突变晚期NSCLC患者的一线治疗的有利结果。然而,作者指出,虽然关于PFS的数据很有前景,但在OS方面是否会取得满意结果尚不清楚。此外,仍有一些其他重要问题尚未得到解答:达克替尼对于LC患者中CNS转移的治疗效果如何?作为广谱TKI,达克替尼的耐药机制是什么?如果患者对达克替尼产生耐药性,是否存在任何替代的治疗策略?因此,仍需进行进一步研究来调查达克替尼作为EGFR突变晚期NSCLC一线疗法的疗效 [14]。
EGFR突变NSCLC患者的三线治疗——ALTER0303
在2017 CSCO关于LC治疗的指南中,晚期NSCLC患者的一线和二线治疗定义如下:取决于驱动致癌基因状态,大多数患者应接受EGFR TKI治疗、间变性淋巴瘤激酶(ALK)TKI治疗或化疗作为一线治疗。在对一线治疗(阿法替尼)耐药的情况下,患者应接受奥希替尼或化疗作为二线治疗。越来越多的患者有机会接受三线治疗和进一步的治疗。然而,迄今为止,尚无SOC用于NSCLC的三线治疗条件。ALTER0303试验为二线治疗失败后如何治疗NSCLC患者提供了有用信息。
调查安罗替尼(anlotinib)的III期研究ALTER0303是一项随机化双盲安慰剂对照研究。安罗替尼是抑制VEGFR、PDGFR和FGFR等的多靶点TKI。ALTER0303的主要入选标准是先前一线和二线治疗失败的晚期NSCLC患者。患者被随机分为安罗替尼组或安慰剂组。主要终点分析显示,接受安罗替尼治疗患者的OS显著高于接受安慰剂的患者(9.6与6.3个月;HR,0.68;95% CI 0.54,0.87;p = 0.0018)。此外,ORR和DCR分析显示,安罗替尼的结果更优(ORR,9.18%与0.7%;p < 0.0001;DCR,80.95%与37.06%;p < 0.0001)。所有AE均可预测,包括疲劳、高血压、皮肤毒性、TSH升高和高甘油三酯血症。
因此,中国上海交通大学附属上海市胸科医院的韩宝惠教授指出,需要更大样本量的进一步研究来深入评估安罗替尼的安全性。然而,考虑到目前的数据,安罗替尼有望成为三线条件下的标准NSCLC疗法[15]。
EGFR TKI耐药后的治疗策略
精准医学改变了LC患者的治疗格局。然而,基于包括IPASS、First-SIGNAL、WJTOG3405、NEJ002、
OPTIMAL、ENSURE、LL3和LL6在内的先前研究报道,接受EGFR TKI的EGFR突变患者的PFS为8-14个月。这意味着采用EGFR TKI治疗后获得性耐药终将发生。那么产生EGFR TKI耐药性后应采取何种最佳治疗策略?
Mok TS等人指出,在对一线EGFR TKI耐药的T790M突变阳性患者中,与铂类化疗相比,采用奥希替尼治疗的PFS、ORR和DCR显著增加。根据进展类型,T790M阴性的患者应采取不同的治疗。
ASPIRATION试验纳入了对一线EGFR TKI耐药后进展缓慢的患者。继续使用厄洛替尼治疗延长了PFS,而未发生新的AE[16]。然而,招募了进展快速患者的IMPRESS表明长期吉非替尼治疗并未提供获益[17]。联合使用EGFR TKI的局部治疗在治疗对一线EGFR TKI治疗耐药的患者中也发挥了核心作用。Weickhardt AJ等人报道,用局部疗法加EGFR TKI治疗的患者的PFS为10至13.8个月。
除了最常见的突变(即发生率为61%的T790M突变)之外,Piotrowska等人介绍了用于其他相对罕见耐药机制的额外策略,诸如用于SCLC转化(3%)的依托泊苷(etoposide)/铂(EP)方案和用于未知耐药机制(21%)的化疗或免疫疗法 [18]。
因此,作者得出结论认为,T790M突变患者应接受奥希替尼,但如果患者出现SCLC转化,则应采用EP策略。然而,对于耐药机制未获识别的患者尚无明确的治疗策略,需要进一步的研究[19]。
EGFR突变肺癌的靶向疗法和放疗
放疗(RT)和并行放化疗经常用于I-III期NSCLC。在2017年CSCO年会上报告了放疗和靶向疗法联合使用的结果。
RTOG0617研究比较了并行放化疗联合或不联合靶向治疗在IIIA或IIIB期NSCLC患者中的结果。该试验显示,联合没有带来OS获益。正在进行中的研究比较了RT联合EGFR TKI与单独使用RT在局部晚期(LA)EGFR突变NSCLC患者中的疗效。虽然体外数据显示有利于EGFR TKI联合RT的喜人结果[20],但在LA EGFR突变NSCLC患者中对RT联合EGFR TKI与单独使用RT进行比较的Alliance 31101和RTOG 1210临床试验却带来了不确定性结果。
相比之下,RT联合EGFR TKI作为EGFR突变晚期NSCLC患者的一线和二线治疗却观察到有前景的结果。
Helena A等人报道,对于一线EGFR TKI耐药的EGFR突变晚期NSCLC患者,该联合疗法的PFS和OS分别为10和41个月,这是二线条件下令人鼓舞的结果。Magnuson WJ等人报道的另一项回顾性研究显示,分别使用立体定向放射外科手术(SRS)和全脑放疗(WBRT)治疗并随后接受EGFR TKI作为一线治疗的患者的OS结果分别为46和30个月。
因此,作者得出结论认为,在未经筛选的NSCLC患者中,EGFR靶向疗法联合RT并未改善临床结果。EGFR靶向疗法联合RT在LA致癌基因阳性NSCLC患者中的疗效尚不清楚,因此需要进一步研究。RT在晚期EGFR突变NSCLC患者中的疗效似乎很有前景,但需进行确认,因而需要进一步前瞻性研究[21]。
机制不同,剂量选择不同——国内第三代EGFR TKI开发的经验教训
第三代EGFR TKI奥希替尼的首项临床前试验于2011年启动。仅5年后,在2016年8月,奥希替尼就被中国食品药品监督管理总局(CFDA)批准在中国进行临床实践。这与获批可能需要7.5年以上的其他新药大相径庭。在2017年CSCO年会上,吴一龙教授谈到了国内另一种第三代EGFR TKI avitinib开发的经验教训。
评估avitinib的I期研究是一项开放的剂量递增研究。初始剂量为50 mg,每天两次,而一旦患者出现部分缓解(PR)则增加剂量。最终结果显示,所有剂量组之间的安全性无差异,这与先前显示AE频率随剂量递增而增加的观察结果不同。在300mg的剂量下观察到最高ORR(52%),这也表明对avitinib而言有良好的药代动力学特征。因此,这些数据表明,2期研究应该使用300 mg的avitinib剂量[22]。
参考文献
- Mok TS et al., Gefitinib or carboplatin-paclitaxel in pulmonary adenocarcinoma. N Engl J Med. 2009 Sep 3;361(10):947-57.
- Yang N et al., Upgrade of osimertinib to first line treatment? CSCO 2017
- Yang JC et al., Clinical activity of afatinib in patients with advanced non-small-cell lung cancer harbouring uncommon EGFR mutations: a combined post-hoc analysis of LUX-Lung 2, LUX-Lung 3, and LUX-Lung 6. Lancet Oncol. 2015 Jul;16(7):830-8.
- Park K et al., Afatinib versus gefitinib as first-line treatment of patients with EGFR mutation-positive non-small-cell lung cancer (LUX-Lung 7): a phase 2B, open-label, randomised controlled trial. Lancet Oncol. 2016 May;17(5):577-89.
- Xu CR et al., Afatinib vs cisplatin/gemcitabine for the first-line treatment of Chinese patients with advanced EGFR-mutation positive (EGFRm+) NSCLC: subgroup analysis of the LUX-Lung 6 trial. CSCO 2017
- Zhang L et al., Afatinib versus gefitinib in patients with EGFR mutation positive (EGFRm+) NSCLC: updated OS data from LUX-Lung 7. CSCO 2017
- Zhang L et al., Afatinib vs gefitinib for the first-line treatment of EGFR-mutation positive (EGFRm+) NSCLC (LUX-Lung 7): time to treatment failure and impact of afatinib dose adjustment. CSCO 2017
- Wu YL et al., Long-term response to first-line afatinib in patients with advanced EGFR mutation-positive (EGFRm+) NSCLC: analysis of LUX-Lung (LL) 3, 6 and 7. CSCO 2017
- Sequist L et al., Subsequent therapies post-afatinib among patients with EGFR mutation positive NSCLC in LUX-Lung (LL) 3, 6, 7. CSCO 2017
- Goss G et al., Osimertinib for pretreated EGFR Thr790Met-positive advanced non-small-cell lung cancer (AURA2): a multicentre, open-label, single-arm, phase 2 study. Lancet Oncol. 2016 Dec;17(12):1643-1652.
- Mok TS et al., Osimertinib or platinum-pemetrexed in EGFR T790M-positive lung cancer. N Engl J Med. 2017 Feb 16;376(7):629-640.
- Soria JC et al., Osimertinib in untreated EGFR-mutated advanced non–small-cell lung cancer. N Engl J Med. 2018 Jan 11;378(2):113-125. doi: 10.1056/NEJMoa1713137.
- Yang JC et al., Optimal strategy for treatment of EGFR mutation positive lung cancer Choice and Sequence. CSCO 2017
- Zhou Q et al., Dacomitinib vs gefitinib for first-line (1L) treatment of advanced EGFR+ non-small-cell lung cancer (NSCLC) in Chinese patients (ARCHER 1050). CSCO 2017
- Han B et al., Third-line treatment: A randomized, double-blind, placebo controlled phase III ALTER-0303 study—Efficacy and safety of anlotinib treatment in patients with refractory advanced NSCLC. CSCO 2017
- Park K et al., First-line erlotinib therapy until and beyond response evaluation criteria in solid tumors progression in Asian patients with epidermal growth factor receptor mutation-positive non-small-cell lung cancer: the ASPIRATION study. JAMA Oncol. 2016 Mar;2(3):305-12.
- Soria JC et al., Gefitinib plus chemotherapy versus placebo plus chemotherapy in EGFR-mutation-positive non-small-cell lung cancer after progression on first-line gefitinib (IMPRESS): a phase 3 randomised trial. Lancet Oncol. 2015 Aug;16(8):990-8.
- Piotrowska Z et al., Treatment of EGFR-mutant lung cancers after progression in patients receiving first-line EGFR tyrosine kinase inhibitors: a review. JAMA Oncol. 2016 Jul 1;2(7):948-54
- Zhao J et al., Treatment strategy after resistance in driver oncogene positive NCLCL. CSCO 2017
- Baumann M et al., Selective inhibition of the epidermal growth factor receptor tyrosine kinase by BIBX1382BS and the improvement of growth delay, but not local control, after fractionated irradiation in human FaDu squamous cell carcinoma in the nude mouse. Int J Radiat Biol. 2003 Jul;79(7):547-59.
- Fu X et al., Radiotherapy and target medicine for LC. CSCO 2017
- Wu YL et al., Lessons learned from developing the 3rd Generation EGFR inhibitors in China. CSCO 2017
More posts
免疫疗法临床应答的确定
在过去13年中,非小细胞肺癌(NSCLC)的治疗发生了翻天覆地的变化。两种新治疗方法(靶向治疗和免疫疗法)的出现推翻了之前医生和患者对NSCLC治疗标准的看法。然而,并非所有NSCLC的驱动致癌基因均得到了鉴别。仍有大量具有未知驱动致癌基因突变的患者无法从目前可用的靶向疗法中获益。此外,对这些靶向疗法的获得性耐药无一例外会发生。 免疫疗法的开发基于免疫系统的三大重要特征:特异性、适应性和记忆性。
ALK突变阳性NSCLC患者治疗新见解
间变性淋巴瘤激酶(ALK)是一种融合致癌基因,且NSCLC患者中ALK突变的发生率在不同种族间类似。在2017年CSCO年会上,治疗ALK突变阳性NSCLC患者的主要进展与针对一线和二线治疗的新建议,以及对ALK酪氨酸激酶抑制剂(TKI)产生耐药前后管理患者的最佳策略有关。会议还报道了伴随EGFR-ALK突变患者的管理策略。
用于治疗EGFR突变肺癌的最佳策略
EGFR TKI的出现改变了EGFR突变NSCLC患者的治疗标准。IPASS是在中国EGFR突变NSCLC患者中对第一代EGFR TKI吉非替尼与铂类化疗进行比较的首个开放随机化研究。结果显示,吉非替尼组的无病生存期(DFS)显著高于化疗组。因此,IPASS为在晚期EGFR突变NSCLC患者中使用第一代EGFR TKI奠定了基础。 在2017年CSCO年会上,EGFR靶向治疗相关讨论主要集中于三个主题。第一,用于晚期EGFR突变NSCLC患者的一线、二线和三线标准治疗策略以及可选治疗策略;第二,靶向疗法和放疗联合用于EGFR突变NSCLC患者;第三,关注中国NSCLC患者EGFR靶向治疗研究的相关最新数据和新颖见解。
治疗鳞状细胞癌的不同疗法
鳞状细胞癌(SqCC)是非小细胞肺癌(NSCLC)的组织病理学亚型之一,并且占到NSCLC患者中的20%至30% 。遗憾的是,很少有研究探索SqCC患者的治疗选择,并且SqCC治疗进展滞后于其他NSCLC组织病理学和/或分子亚型。在CSCO 2017年会上,与SqCC相关的主要信息表明,免疫疗法和靶向疗法没有带来令人满意的结果。此外,还报道了阿法替尼用于治疗SqCC患者的最新进展。
EGFR突变NSCLC的诊断:从指南到现实
在过去十年中,对驱动非小细胞肺癌(NSCLC)中肿瘤发生、维持和进展的关键分子和细胞机制的日益了解促进了各种新药物靶点的发现和新治疗策略的开发。晚期NSCLC患者的标准疗法(SOC)正在从基于患者临床病理特征经验性选择疗法转向根据患者肿瘤的分子图谱使用生物标志物驱动的治疗。亚洲患者中最常见的突变是EGFR突变,其出现在60.5%的肺腺癌(AC)患者中。
中国NSCLC治疗指南:进展与争议
肺癌(LC)是全球肿瘤死亡的首要诱因。每年有180万人被诊断出患有LC,并且每年死亡人数达160万。非小细胞肺癌(NSCLC)是最常见的LC类型,其占LC病例的85%。鳞状细胞癌(SqCC)、腺癌(AC)和大细胞癌是NSCLC亚型。NSCLC的5年生存率仅为15%左右,并且目前近70%的NSCLC患者在诊断时已处于晚期。 中国临床肿瘤学会(CSCO)的LC指南以循证医学和精准医学为基础。但同时也应当考虑卫生资源的可获得性。