患有胸部癌症的COVID-19患者:TERAVOLT
建立全球联盟TERAVOLT的目的是确定将患上COVID-19的胸部恶性肿瘤患者置于住院和死亡风险中的因素,以便阐明这些患者的临床病程并确定可能影响生存的治疗策略。 正在将诊断为COVID-19的胸部癌症患者(即根据RT-PCR技术确诊感染的病例和疑似COVID-19病例)输入数据库。后者由临床标准(已知暴露于确诊COVID-19者并且有发烧> 37.5°C、咳嗽、腹泻等症状)或符合冠状病毒性肺炎和症状的肺部影像学特征确定。
在ASCO 2020上提供的分析包括全球400例患者,其中从COVID-19诊断以来的中位随访时间为33天[1]。截至数据截止时,有169名患者康复,141名患者死亡(35.5%),并且118名患者还在感染中。这些组的中位年龄为67至70岁。大多数患者是男性,现在或曾经吸烟。
化疗增加死亡率
所呈现的COVID-19症状主要包括发烧、咳嗽和呼吸困难。分别有78.3%和8.3%的患者需要住院和入ICU。中位住院时间为10天。在死亡的患者中,COVID-19是造成79.4%死亡的原因,而只有10.6%的死亡归因于癌症。死亡组中最常见的并发症包括局限性肺炎/肺炎(71.0%)、急性呼吸窘迫综合征(49.6%)、多器官衰竭(14.9%)和败血症(12.1%)。
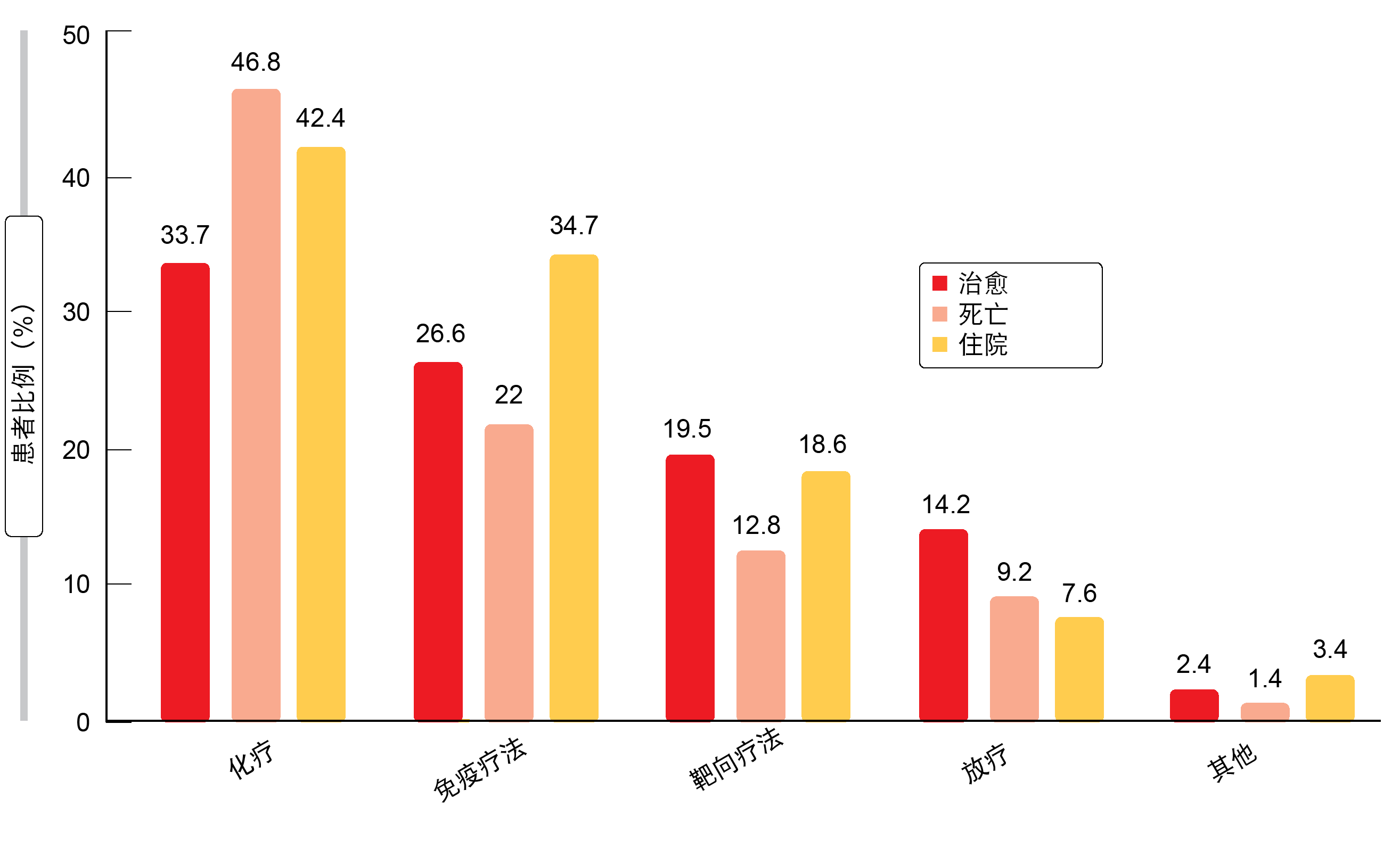
COVID-19死亡率的基线风险因素包括年龄≥ 65岁,体力状况为1和存在合并症(如高血压、COPD、血管疾病),而其他因素如性别、体重指数、吸烟状况和癌症阶段或类型不影响死亡风险。在诊断为COVID-19之前使用过类固醇(> 10 mg强的松或同等剂量)或抗凝使风险增加,之前的单独化疗或化疗联合免疫治疗同样会增加风险,而免疫治疗和TKI治疗对生存没有不利影响(图)。没有特定的针对COVID-19的治疗与增加感染后康复的几率有关。正在进行数据收集,并计划进行其他分析。
图: COVID-19治愈或因其死亡或仍在住院中的患者中,过去三个月被给予的抗癌治疗的类型
参考文献
- Horn L et al., TERAVOLT: Thoracic cancERs international coVid 19 COLlaboraTion: impact of cancer therapy and COVID therapy on survival. J Clin Oncol 38: 2020 (suppl; abstr LBA111)
© 2019 Springer-Verlag GmbH, Impressum
More posts
罕见突变:HER2、RET、ALK和BRAF
曲妥珠单抗deruxtecan(T-DXd)是一种含有与拓扑异构酶I抑制剂依喜替康(exatecan)衍生物连接的人源化抗HER2单克隆抗体的新型抗体-药物偶联物。 开放标签、多中心、II期DESTINYLung01研究在表达HER2(队列1;n = 42)或携带HER2激活突变(队列2;n = 42)的复发性或难治性晚期NSCLC患者中测试了6.4 mg/kg每3周一次的T-DXd。在ASCO大会上,Smit等人报告了队列2的中期结果。
患有胸部癌症的COVID-19患者:TERAVOLT
建立全球联盟TERAVOLT的目的是确定将患上COVID-19的胸部恶性肿瘤患者置于住院和死亡风险中的因素,以便阐明这些患者的临床病程并确定可能影响生存的治疗策略。 正在将诊断为COVID-19的胸部癌症患者(即根据RT-PCR技术确诊感染的病例和疑似COVID-19病例)输入数据库。后者由临床标准(已知暴露于确诊COVID-19者并且有发烧> 37.5°C、咳嗽、腹泻等症状)或符合冠状病毒性肺炎和症状的肺部影像学特征确定。
抗血管生成疗法的现状和未来展望
口服三联血管激酶抑制剂尼达尼布(nintedanib)已在欧盟和其他国家批准与多西他赛联用,用于治疗一线化疗后的晚期肺腺癌。它通过靶向血管内皮生长因子(VEGF)受体1-3、血小板衍生生长因子(PDGF)受体α/β和成纤维细胞生长因子(FGF)受体1-3,以及RET来发挥作用。 鉴于晚期NSCLC中治疗环境的变化,在以前接受过免疫检查点抑制剂(ICI)治疗的患者中,尼达尼布加多西他赛的活性是特别令人关注的。该疗法在进展后的最佳顺序尚未阐明,但潜在的肿瘤生物学可能有助于指导治疗的选择。
(新)辅助策略改善早期条件下的结果
约30%的NSCLC患者在诊断时表现出可切除的疾病。手术是早期NSCLC的主要治疗方法。 切除后,对于II/IIIA期肺癌患者和IB期疾病的选定患者,会建议采用基于顺铂的辅助化疗。然而,手术和辅助化疗后疾病复发率或死亡率仍然很高,从IB期的45%至III期的76%。显然,对改善临床结果的有效新疗法的需求尚未得到满足。
EGFR突变疾病:外显子20插入阳性肺癌的早期组合和新方法
寡转移性疾病通常由一至五个转移病灶定义。由于进展最经常发生在原发病部位,因此推测积极的局部治疗可能会阻止进一步的传播。 基于这一理论,在中国进行的开放标签、随机、Ⅲ期SINDAS试验探索了体部立体定向放疗(SBRT)和EGFR TKI疗法在寡转移、EGFR突变的NSCLC患者中的并行使用。患者在任何一个器官的转移病灶不超过两个,总共最多五个转移病灶。在实验组(n = 68)中,SBRT以25至40 Gy的剂量分5部分施用,而对照组(n = 65)的患者仅接受TKI治疗(即,吉非替尼(gefitinib)、厄洛替尼(erlotinib)、埃克替尼(icotinib))。
免疫检查点抑制:综合获益,但并非没有风险
在随机、III期CheckMate 227研究中,无论肿瘤PD-L1表达情况如何,一线纳武单抗(nivolumab)加伊匹单抗(ipilimumab)(NI)与化疗相比显著延长晚期NSCLC患者的OS。在ASCO大会上,Ramalingam等人提供了试验第1部分更新的3年疗效和安全性结果。 第1部分由第1a部分和第1b部分组成,第1a部分比较了NI(n = 396)与化疗(n = 397)和纳武单抗单药治疗(n = 396),而第1b部分评估了NI(n = 187)与化疗(n = 186)和纳武单抗加化疗(n = 177)。第1a部分的患者显示PD-L1表达≥ 1%,而第1b部分的患者的PD-L1检测为阴性(