Mejora de la SLP con el tratamiento local en el CPNM oligometastásico
Los datos indican la existencia de un CPNM de fenotipo “metastásico limitado”. Sin embargo, el tipo de tratamiento óptimo y la utilidad del tratamiento local agresivo siguen siendo discutibles en estos pacientes.
Gómez y cols., han presentado el primer ensayo prospectivo y aleatorizado que aborda esta cuestión. Los pacientes estaban en estadio IV, sin progresión conforme a los criterios RECIST y tenían un máximo de tres metástasis tras el tratamiento sistémico de primera línea (TSPL). El derrame pleural maligno fue uno de los criterios de exclusión. El TSPL se definió como ≥ 4 ciclos de quimioterapia doble con platino, ≥ 3 meses de tratamiento con erlotinib, afatinib o gefitinib en caso de mutación de EGFR o ≥ 3 meses de tratamiento con crizotinib en caso de fusión EML4-ALK. Los pacientes se aleatorizaron para recibir tratamiento de consolidación local (TCL; cirugía ± radioterapia del tumor primario y las metástasis, seguidas de mantenimiento habitual u observación, a elección del médico) o ausencia de TCL (mantenimiento habitual u observación, a elección del médico). La SLP fue la variable principal. Resultaron evaluables 24 pacientes de cada grupo.
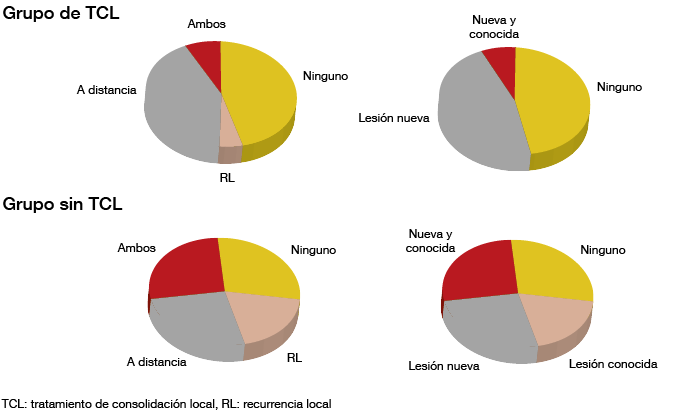
Los pacientes tratados con TCL evolucionaron significativamente mejor que el grupo sin TCL. La mediana de SLP fue de 11,9 frente a 3,9 meses, respectivamente (P = 0,005). Al mismo tiempo, la toxicidad no difirió de forma considerable. Hubo diferencias entre los patrones de fracaso con tendencia a la significación (p = 0,09) (Figura). Los pacientes del grupo sin TCL presentaron un porcentaje comparativamente mayor de fracasos únicamente locorregionales y conocidos (frente a focos nuevos), mientras que los del grupo con TCL presentaron porcentajes comparativamente mayores de fracasos únicamente metastásicos y nuevos. Tanto los fracasos locorregionales como los metastásicos fueron más frecuentes en el grupo sin TCL (29 % frente al 8 %). El tiempo hasta el fracaso de focos nuevos fue significativamente mejor en el grupo de TCL (11,9 frente a 5,7 meses; p = 0,0497), lo que indica posibles reducciones de la diseminación metastásica.
En la cohorte completa se detectaron otros dos factores asociados a la SLP: los pacientes con dos o tres metástasis tras el TSPL evolucionaron peor que aquellos otros con una sola lesión (p = 0,043), al igual que los pacientes sin alteraciones de EGFR/ ALK en comparación con los pacientes positivos para EGFR o para ALK (p = 0,035). La mediana de SG no se alcanzó en ningún grupo. Dado que los datos no están todavía maduros, continúa el seguimiento de los pacientes para determinar esta variable.
Figura: Diferencias entre los patrones de fracaso por grupo de tratamiento (con o sin tratamiento de consolidación local)
BIBLIOGRAFÍA
- Gomez D et al., Local consolidative therapy (LCT) improves progression-free survival (PFS) in patients with oligometastatic non-small cell lung cancer (NSCLC) who do not progress after front line systemic therapy (FLST): results of a multiinstitutional phase II randomized study. J Clin Oncol 34, 2016 (suppl; abstr 9004)