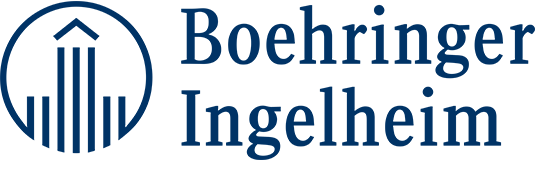SCLC患者に新たな展望を開く
LS-SCLCにおけるシスプラチンとカルボプラチンの比較
限局型小細胞肺がん(LS-SCLC)では、プラチナ・エトポシドを基にした化学放射線療法の同時併用が標準治療となっている。従来はプラチナ製剤としてシスプラチンが好まれた。しかし、このような状況下で、より毒性の低いカルボプラチンの比較効果に関するデータが不足している。このギャップを埋めるために、Azarらは、National VA Cancer Cubeデータベースに基づいた後ろ向き研究を行った[1]。病理学的に確認されたLS-SCLC患者で、プラチナ系多剤併用化学療法を含む化学放射線療法を受けた患者を対象とした。全体では、1,756人が分析対象となった。このうち、801人がカルボプラチン、1,018人がシスプラチンを投与され、63人が両剤を投与された。注目すべきは、70歳以上の患者ではカルボプラチンによる治療が多く、その他の年齢層ではシスプラチンが優勢であったことである。
全生存期間については、2剤のカプランマイヤー曲線が重ね合わせ可能であることが示された。I-III期のOS中央値は、シスプラチンが2.24年、カルボプラチンが2.13年であった(ハザード比 1.040; p = 0.462)。また、いくつかの変数に基づいてOSを評価した。シスプラチンとカルボプラチンの間には、すべてのECOGパフォーマンスステータスグループ(0、1、2)で有意な差は示されず、ハザード比はそれぞれ1.066、 0.977、1.216であった。もちろん、OSは一般的にパフォーマンスステータスが低下するほど短くなる。これは年齢にも当てはまり、若年層(50~59歳、60~69歳)の方が70歳以上の方よりもOSが長かった。しかし、ここでもシスプラチンとカルボプラチンはすべてのグループで同等の効果を示した(ハザード比はそれぞれ1.021、0.944、1.020)。同様に、TNMステージ(I、II、III)では、どちらの治療法がより効果的であるかを特定することはできなかった(ハザード比は、それぞれ1.221、1.034、 1.020)。
すべての変数を考慮した多変量解析では、シスプラチンとカルボプラチンの間に有意な差は認められなかった。著者らは、パフォーマンスステータスや年齢に関係なく、LS-SCLC患者において、カルボプラチン-エトポシドと化学放射線療法の併用は、シスプラチン-エトポシド療法と同等のOSが得られると結論づけた。カルボプラチンの良好な毒性プロファイルと同等のOS延長は、この治療法の選択肢として受け入れられるものである。
進行した疾患:BiTE®療法
デルタ様リガンド3(DLL3)は、腫瘍組織での発現が高く、正常細胞では発現が少ないことから、SCLCにおける有望な標的となっている[2]。これまでの研究では、治療のターゲットとして有効性が確認されている[3, 4]。DLL3を標的とし、半減期を延長した二重特異性T細胞誘導(BiTE®)抗体であるタルラタマブ(AMG 757)は、患者自身のT細胞を巻き込み、DLL3を発現しているがん細胞を攻撃し、根絶する[5, 6]。ASCO 2021では、Owonikokoらが、再発/難治性SCLCを対象としたタルラタマブの非盲検多施設共同第I相試験に参加した66人の患者の安全性、有効性、薬物動態の最新データを発表した[7]。試験参加者は、1ライン以上の全身治療を受け、1回以上のプラチナベースの化学療法後に進行または再発を経験していた。
この結果は、タルラタマブがSCLCにおける初の半減期延長型BiTE®免疫腫瘍治療薬であることを裏付けており、許容可能な安全性プロファイルと、用量範囲(0.003~100mgを週2回点滴静注)における有望な有効性を示している。確定部分奏効は20%の患者に認められ、病勢コントロール率は47%であった。確定PRの患者では、奏効期間の中央値は8.7か月であった。タルラタマブは管理可能な安全性プロファイルを示した。治療関連有害事象で最も多かったのはサイトカイン放出症候群(CRS)であり(全グレード、44%)、次いで発熱(26%)、疲労(17%)であった。グレード3以上の治療関連有害事象は27%に発生し、そのうちCRSは1件(2%)のみであった。治験治療下で発現した有害事象により、5%の患者が治療を中止した。タルラタマブの血清レベルは、評価した用量に比例して上昇した。患者8人(14%)に治療目的の抗タルラタマブ結合抗体が発現したが、血清レベルや有害事象への明らかな影響は認められなかった。この試験は継続中である。
マルチオミクス解析
系統を決定する4つの転写因子(ASCL1、NEUROD1、YAP1、 POU2F3)の優勢な発現に基づき、SCLCは4つのサブタイプ(SCLC-A/N/Y/P)に分けられている[8]。Puriらは、次世代DNAシーケンシング(592遺伝子パネル)、RNAシーケンシング(全トランスクリプトーム)、免疫組織化学を用いて、小細胞肺神経内分泌腫瘍437例(高悪性度神経内分泌肺がん7.3%を含む)の包括的な分子プロファイリングを行った[9]。腫瘍は、4つの転写因子の相対的な発現量に基づいて、5つのサブグループ(SCLC-A/N/Y/Pおよび混合)に層別された。
今回の解析は、次世代DNAおよび全トランスクリプトームシーケンシングによってプロファイリングされたヒトSCLC腫瘍の最大のリアルワールドデータセットである。その結果、サブタイプごとに免疫遺伝子の発現や予測バイオマーカーの違いが明らかになった。例えば、SCLC-Yサブタイプでは、免疫関連シグネチャーと免疫関連細胞タイプの発現量の中央値が最も高かった。SLFN11およびSSTR2遺伝子の発現が最も高かったのはSCLC-Nサブタイプで、MYC遺伝子の発現はSCLC-Pで最も高かった。また、SCLC-Nサブタイプは、混合群と同様に、高い腫瘍変異量を示すことが最も多く、SP142アッセイによるPD-L1の発現が有意に増加していた(13 %; p = 0.0046; 図)。中枢神経系への転移は、主に高神経内分泌機能サブタイプ(SCLC-AおよびSCLC-N)に認められた。RB1遺伝子変異の頻度は、ASCL1群で最も高く(79.2%)、 YAP1群で最も低かった(49.4%)。研究者らは、遺伝子やバイオマーカーの発現の違いは、SCLCの合理的かつ個別化された治療アプローチのために、治療上の脆弱性を示す可能性があると述べている。
図:SCLCサブタイプにおける免疫療法への反応を示す臨床的に重要なバイオマーカー
参考文献
- Azar I et al., Cisplatin vs carboplatin for the treatment of limited-stage small cell lung cancer. J Clin Oncol 39, 2021 (suppl 15; abstr 8565)
- Leonetti A et al., Notch pathway in small-cell lung cancer: from preclinical evidence to therapeutic challenges. Cell Oncol (Dordr) 2019; 42(3): 261-273
- Rudin CM et al., Rovalpituzumab tesirine, a DLL3-targeted antibody-drug conjugate, in recurrent small-cell lung cancer: a first-in-human, first-in-class, open-label, phase 1 study. Lancet Oncol 2017; 18(1): 42-51
- Morgensztern D et al., Efficacy and safety of rovalpituzumab tesirine in third-line and beyond patients with DLL3-expressing, relapsed/refractory small-cell lung cancer: results from the phase II TRINITY study. Clin Cancer Res 2019; 25(23): 6958-6966
- Stieglmaier J et al., Utilizing the BiTE (bispecific T-cell engager) platform for immunotherapy of cancer. Expert Opin Biol Ther 2015; 15(8): 1093-1099
- Einsele H et al., The BiTE (bispecific T-cell engager) platform: Development and future potential of a targeted immuno-oncology therapy across tumor types. Cancer 2020; 126(14): 3192-3201
- Owonikoko TK et al., Updated results from a phase 1 study of AMG 757 (tarlatamab), a half-life extended bispecific T-cell engager (HLE BiTE®) immune-oncology therapy targeting delta-like ligand 3 (DLL3), in small cell lung cancer. J Clin Oncol 39, 2021 (suppl 15; abstr 8510)
- Rudin CM et al., Molecular subtypes of small cell lung cancer: a synthesis of human and mouse model data. Nat Rev Cancer 2019; 19(5): 289-297
- Puri S et al., Real-world multiomic characterization of small cell lung cancer subtypes reveal differential expression of clinically relevant biomarkers. J Clin Oncol 39, 2021 (suppl 15; abstr 8508)
© 2021 Springer-Verlag GmbH, Impressum