免疫疗法:从预测因子到抗生素
CheckMate 9LA的更新结果
基于随机化III期CheckMate9LA研究,纳武单抗外加伊匹单抗(ipilimumab)和两个化疗周期的一线治疗方案已在许多国家被批准用于无EGFR或ALK畸变的转移性NSCLC的适应症。CheckMate 9LA包括每组约360名患有IV期或复发性疾病的患者,并且证明,与四个周期的标准化疗相比,基于免疫疗法的方案的OS、PFS和ORR显著改善[1]。Reck等人报告了最短2年的随访后的最新疗效和安全性结果,以及因不良事件而中断治疗的患者的结果[2]。
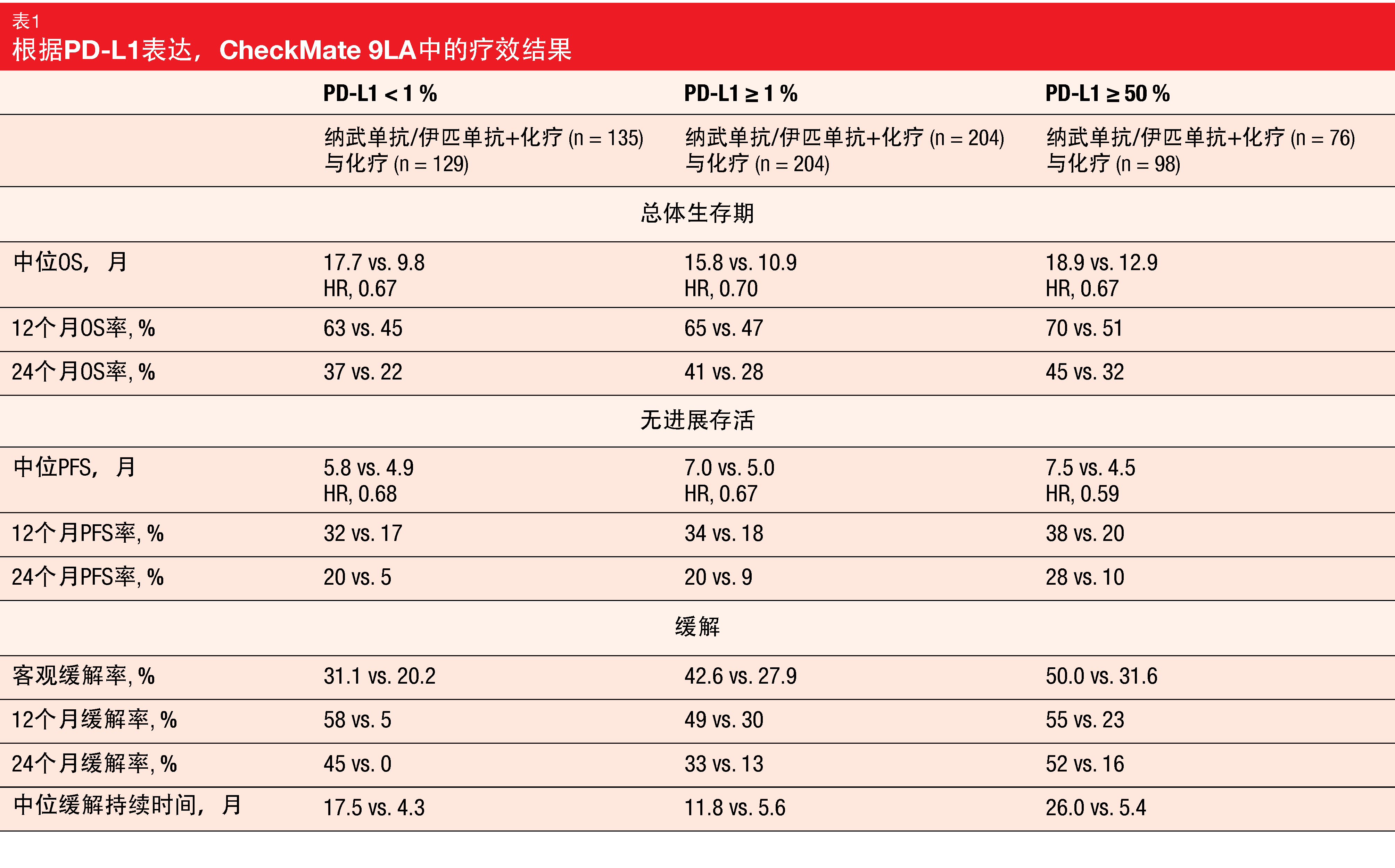
对于构成主要终点的总体生存期,分析显示该组合具有持久的疗效。中位OS为15.8与11.0个月(HR,0.72),24个月OS率为38%与26%。对于包括具有CNS转移的患者在内的所有亚组均具有生存期优势。此外,随着随访时间的延长,PFS和缓解获益得以维持。在24个月时,实验组和对照组中分别有20%和8%的患者无进展(HR,0.67)。中位缓解持续时间为13.0与5.6个月;在这里,24个月的缓解率分别为34%和12%。在OS、PFS和缓解方面,该组合在所有PD-L1表达类别(即,<1%、≥1%、≥50%)中被证明优于化疗(表1)。类似地,在非鳞状和鳞状组织学亚组中,在实验组中接受治疗的患者在OS方面表现更好。在更长的随访中没有观察到新的安全性信号。实验组中的大多数3/4级治疗相关AE(TRAE)出现在治疗开始时的两个化疗周期期间。
一项事后探索性分析评估了因TRAE停用纳武单抗/伊匹单抗外加化疗中所有成分的患者的结果。据显示,停药对长期获益没有负面影响。相反,当间接与随机接受联合治疗的总群体相比时,这些患者经历改善的生存期,其中中位OS为27.5个月,24个月OS率为54%。51%的患者对疗法有反应。停药后,中位缓解持续时间为14.5个月,56%患者的缓解持续时间≥1年。作者在其总结中指出,这些最新的结果继续支持纳武单抗/伊匹单抗外加两个化疗周期作为晚期NSCLC患者的有效一线治疗选择。
irAE与OS的关联
据报道,在接受检查点抑制剂单一疗法和联合疗法的患者中,免疫相关不良事件(irAE)的发生率分别高达80%和95% [3]。越来越多的证据表明,使用PD-(L)1抑制剂疗法时发生irAE可能预示着结果的改善[4-7]。基于这一假设,Socinski等人介绍的事后探索性分析在IMpower130、IMpower132和IMpower150一线试验中评估了irAE与OS之间的关联[8]。IMpower130和IMpower132评估了阿特珠单抗外加不同的化疗方案,而IMpower150除了阿特珠单抗外加化疗之外还测试了贝伐珠单抗(bevacizumab)[9-11]。将三项试验合并后,总共有2,503名患者接受了含阿特珠单抗的方案(n=1,577)或对照疗法(n=926)的治疗。这两组中的每一组划分成有irAE的患者和没有irAE的患者。
在阿特珠单抗组中,48%的患者有各种irAE,其中11%为3-5级。在对照组中,该值分别为32%和5%。在两组中,经历irAE的患者比没有irAE的患者表现出更长的中位OS。对于阿特珠单抗组,中位OS为25.7与13.0个月(HR,0.69),而对于对照组,为20.2与12.8个月(HR,0.82)。在1、3、6和12个月时,与其他组相比,经阿特珠单抗治疗的有irAE的患者显示出最有利的OS结果。此外,与没有irAE的经阿特珠单抗治疗的患者(37.2%)和有irAE(42.2%)和没有irAE(34.0%)的对照组患者相比,该队列中的ORR最高(61.1%)。
按照阿特珠单抗组中irAE的等级进一步评估OS。这里,在1、3、6和12个月时有1/2级irAE的患者,与有3-5级irAE或没有任何irAE的患者相比,经历更有利的生存期。有3-5级irAE的患者的OS最短,这可能是由于治疗打乱或中断所致。作者得出结论,该分析表明irAE与在NSCLC患者中的疗效之间存在关联,并进一步支持在一线条件下在有或没有贝伐珠单抗的情况下使用阿特珠单抗联合化疗。
双重PD-L1/CTLA-4抑制:KN046
重组人源化PD-L1/CTLA-4双特异性抗体KN046提供双重CTLA-4和PD-L1抑制,并由于外周分布有限而降低了治疗相关毒性。进行了一项开放标签、多中心、II期研究以评估KN046与标准护理双药化疗的组合,该研究基于使用这种联合方法可以提高持久缓解和OS益处的假设[12]。未经全身治疗的IV期NSCLC患者接受了静脉内每3周5 mg/kg的KN046,以及卡铂外加培美曲塞或紫杉醇(取决于组织学)。总共有87名患者参加了试验,分别有51人(56.8%)和36人(41.3%)显示非鳞状和鳞状组织学。全组中超过一半的肿瘤(55.4%)表达PD-L1(≥1%)。ORR和疾病控制率(DCR)被定义为主要终点。
事实上,该方案作为IV期NSCLC的一线治疗显示出有希望的临床益处,特别是在具有PD-L1阳性肿瘤和鳞状组织学的患者中。在总群体中,ORR
和DCR分别为50.6%和87.7%。对于非鳞状组,这分别为45.8%和89.6%,而对于鳞状组,分别为57.6%和84.8%。所有患者的中位PFS达到5.9个月。具有鳞状组织学和PD-L1≥1%的患者实现了最长的中位PFS,为10.8个月。在PD-L1阳性的全组织学组中,中位PFS为6.7个月。中位OS尚未达到,15个月OS率为74.9%。
在≥3级的治疗期间出现的AE(TEAE)中,腹泻(5.7%)、丙氨酸转氨酶升高(4.6%)、输注相关反应(3.4%)和皮疹(3.4%)最常发生。≥3级irAE主要包括变应性皮炎、腹泻和皮疹;总体而言,8.0%的患者发生了至少1例≥3级的irAE。
CNS疾病中的西米普利单抗(Cemiplimab)
进行了III期EMPOWER-Lung1研究以在显示≥50% PD-L1表达的晚期NSCLC患者中测试作为单药一线治疗的高效抗PD-1抗体西米普利单抗,并与根据研究者的选择的化疗相比较。与化疗相比,该抗体治疗可显著改善OS、PFS、ORR和缓解持续时间[13]。EMPOWER-Lung1纳入了相当比例的脑部病变患者,因为该方案允许有经治疗的临床稳定的CNS转移。从历史上看,这些患者在一线PD-(L)1抑制剂的临床试验中未被充分代表[14-16]。ASCO 2021上报告了关于西米普利单抗对脑转移患者的益处的事后亚组分析[17]。
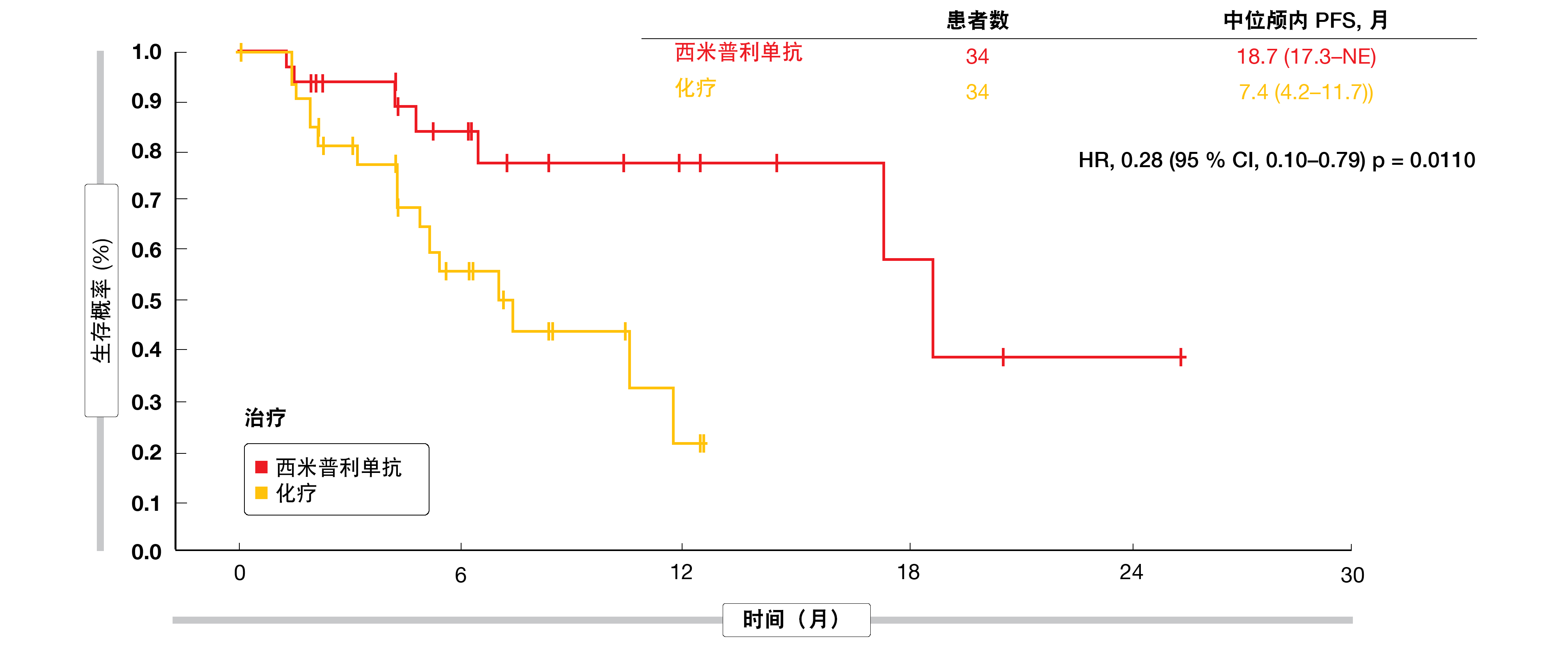
在随机分组时,563名患者中有68名(12.1%)具有经治疗的稳定的脑转移。他们均匀分布在西米普利单抗(n=34)与化疗(n=34)之间。在该组中,西米普利单抗带来OS优势,风险降低83%(18.7与11.7个月;HR,0.17;p=0.0091)。中位PFS几乎翻倍,分别为10.4与5.3个月(HR,0.45;p=0.0231)。对于颅内PFS,差异甚至更大(18.7与7.4个月;HR,0.28;p=0.0110;图1)。类似地,在西米普利单抗组中由独立审查委员会得到的ORR明显超过在化疗组中获得的缓解率(41.2%与8.8%;OR,6.9;p=0.0034)。实验组中的三名患者(8.8%)获得了完全缓解,而对照组中没有完全缓解。作者在其结论中强调,与EMPOWER-Lung1总群体相比,观察到西米普利单抗在脑转移患者中的临床益处程度更大。表明西米普利单抗单一疗法代表了这一患者亚组的合适选择。
图1: 西米普利单抗与化疗的无颅内进展生存
替雷利珠单抗(tislelizumab)的生活质量数据
抗PD-1抗体替雷利珠单抗被设计为最大限度地减少与巨噬细胞上的Fcγ受体的结合,从而消除抗体依赖性吞噬作用——一种对抗PD-1疗法产生耐药性的潜在机制[18, 19]。RATIONALE 303是一项随机化、开放标签、多中心的III期试验,已证明单药替雷利珠单抗与多西他赛相比,在含铂方案期间或之后经历进展的NSCLC患者中具有显著的OS、PFS和ORR益处[20]。在ASCO 2021上,Zhou等人介绍了使用EORTC QLQ-C30和QLQ-LC13问卷在RATIONALE 303中评估的健康相关生活质量的结果[21]。总共有805名患者被随机分组。分析的群体包括784人;其中分别有530人和254人接受了替雷利珠单抗和多西他赛治疗。
EORTC QLQ-C30评分相对于基线的变化有利于免疫检查点抑制。与在对照组中治疗的患者相比,实验组患者在第4和第6周期的整体健康评分/生活质量和疲劳方面均有所改善。虽然在第4和第6周期,多西他赛组的身体功能区恶化,但使用替雷利珠单抗时仍保持稳定。治疗之间的差异在第6周期变得明显。类似地,与多西他赛相比,在第4和第6周期,替雷利珠单抗组的EORTC QLQ-LC13指数评分(总体症状)、咳嗽和周围神经病变均显著改善。到第6周期,呼吸困难有显著改善的趋势。在疼痛指标和咯血方面没有出现差异。此外,根据QLQ-LC13指数评分、呼吸困难、咳嗽和周围神经病变,经替雷利珠单抗治疗的患者的总体症状恶化的风险较低。
使用两种类型的分析测试了症状的改善,结果显示出相似的模式。正如作者强调的,这些发现与针对替雷利珠单抗观察到的临床和生存益处[18]以及在PD-1抑制背景下在健康相关生活质量方面的其他发现一致[22]。该数据进一步表明替雷利珠单抗在经含铂方案治疗后出现进展的NSCLC患者中的有利风险获益比。
替雷利珠单抗外加化疗
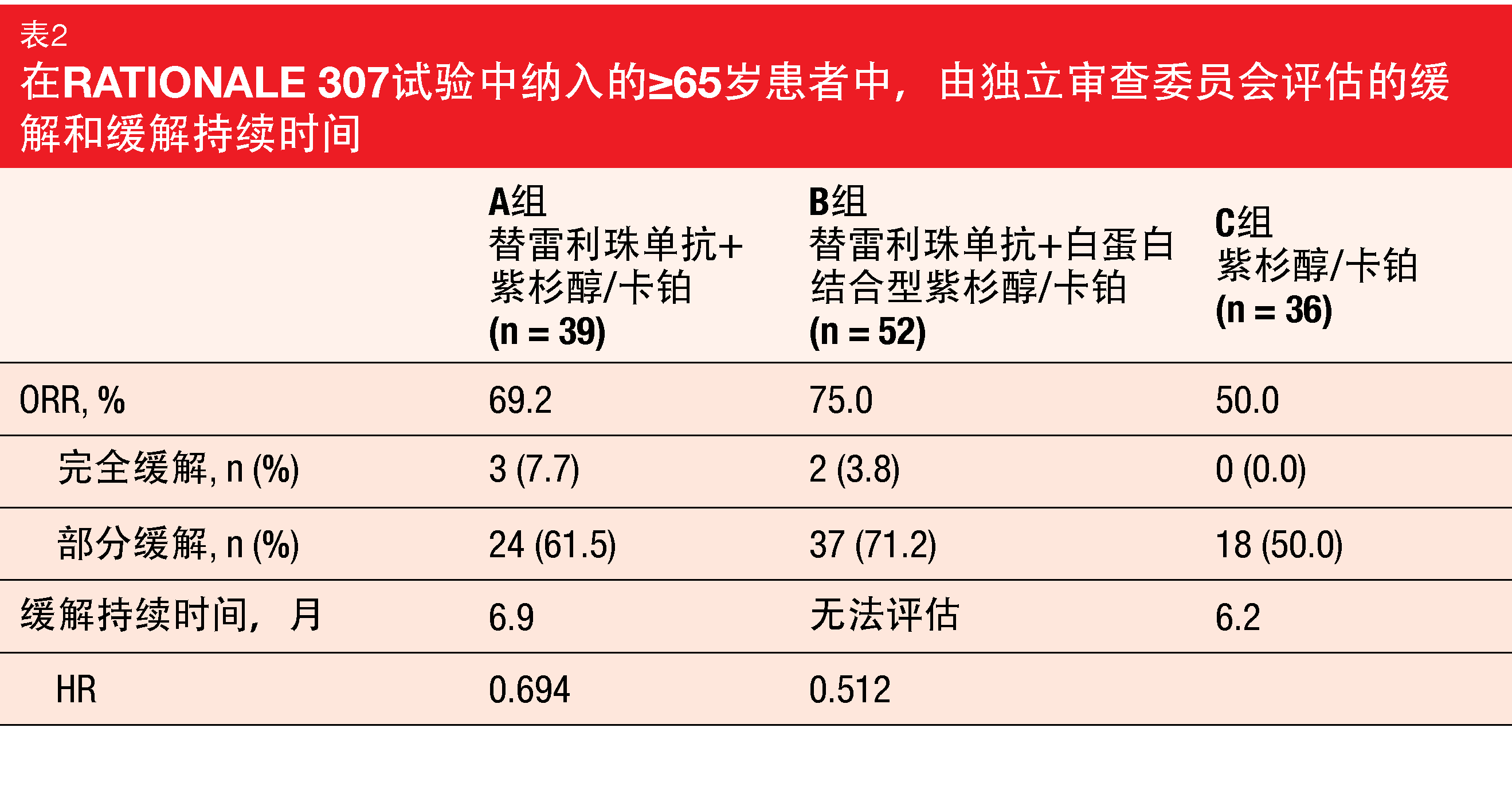
开放标签、随机化、多中心的III期RATIONALE 307试验评估了替雷利珠单抗联合化疗作为具有鳞状组织学的晚期NSCLC患者的一线治疗[23]。除替雷利珠单抗外,A组和B组分别接受紫杉醇/卡铂和白蛋白结合型紫杉醇/卡铂。C组用紫杉醇/卡铂治疗。联合方法显著提高了中位PFS,其中A组相比于C组以及B组相比于C组,风险降低了约50%(均为p<0.001)。基于RATIONALE 307,替雷利珠单抗联合化疗在中国获已批用于晚期鳞状NSCLC患者的一线治疗。Wang等人报告了对≥65岁患者进行的试验的亚组分析[24]。在127名老年研究参与者中,分别有39、52和36人被随机分配到A、B和C组。
替雷利珠单抗外加化疗在该组中引起了显著的益处。替雷利珠单抗治疗组的PFS(均为9.7个月)长于单独化疗组(5.2个月;HR,0.602和0.564)。A和B组中的ORR超过了C组中获得的缓解率(表2)。包括irAE在内的安全特性与在总群体中观察到的特性一致。导致永久停用替雷利珠单抗的TEAE在A组和B组中的发生率相似(均为15.4%)。确认的免疫相关TEAE在A组和B组中分别占35.9%和34.6%。大多数是轻度或中度的,并且没有导致任何治疗成分的停用。
另一种基于替雷利珠单抗的组合正在进行中的随机化、双盲、III期AdvanTIG-302试验中评估[25]。这项全球研究将深入了解采用替雷利珠单抗和抗TIGIT抗体ociperlimab的双重靶向在高PD-L1、局部晚期/复发性或未经治疗的转移性NSCLC患者中的效果。已显示抗TIGIT和抗PD1抗体可诱导协同免疫细胞活化并增强的抗肿瘤活性[26]。AdvanTIG-302正在比较ociperlimab外加替雷利珠单抗(A组)与派姆单抗(B组)和替雷利珠单抗单一疗法(C组)。A组与B组的PFS和OS被定义为双重主要终点。
微生物组和IO活性
由于抗生素治疗会破坏在宿主对免疫疗法的反应中起重要作用的天然肠道微生物组,因此假设抗生素会损害免疫检查点抑制剂对NSCLC患者的疗效。Stokes等人在其回顾性队列研究中,在来自退伍军人健康管理数据库(Veterans Health Administration Database)的较大群体(n=3634)中进一步探索了这种关联[27]。这些患者在2010年至2018年间被诊断出患有NSCLC,并接受了检查点抑制剂治疗。事实上,在免疫检查点抑制开始前30天内或后60天内接受抗生素与生存期明显降低相关(p<0.0001)。作者强调,在接受检查点抑制剂的NSCLC患者中应谨慎使用抗生素,因为它们可能会对结果产生不利影响。
类似地,一项前瞻性、多中心、观察性研究涉及免疫疗法条件下的肠道微生物组[28]。已经表明,嗜粘蛋白阿克曼菌(Akkermansia muciniphila)的存在与纳武单抗治疗的成功相关[29]。本研究旨在验证阿克曼菌(Akkermansia)在适合一线和二线免疫疗法的晚期NSCLC患者中的预后意义。在研究开始时从311名患者处收集粪便样品,并使用宏基因组学测序进行分析。在158例中检出阿克曼菌,在153例中未检出。
相对丰度作为预测因子
构成主要终点的客观缓解率在阿克曼菌阳性组中高于阴性组(27%与17%)。类似地,存活12个月及以上的患者组中的多数患者为阿克曼菌阳性(57%)。相比之下,存活<12个月的患者只有42%呈阳性。据作者称,阿克曼菌的存在确实是改善结果的替代生物标志物。
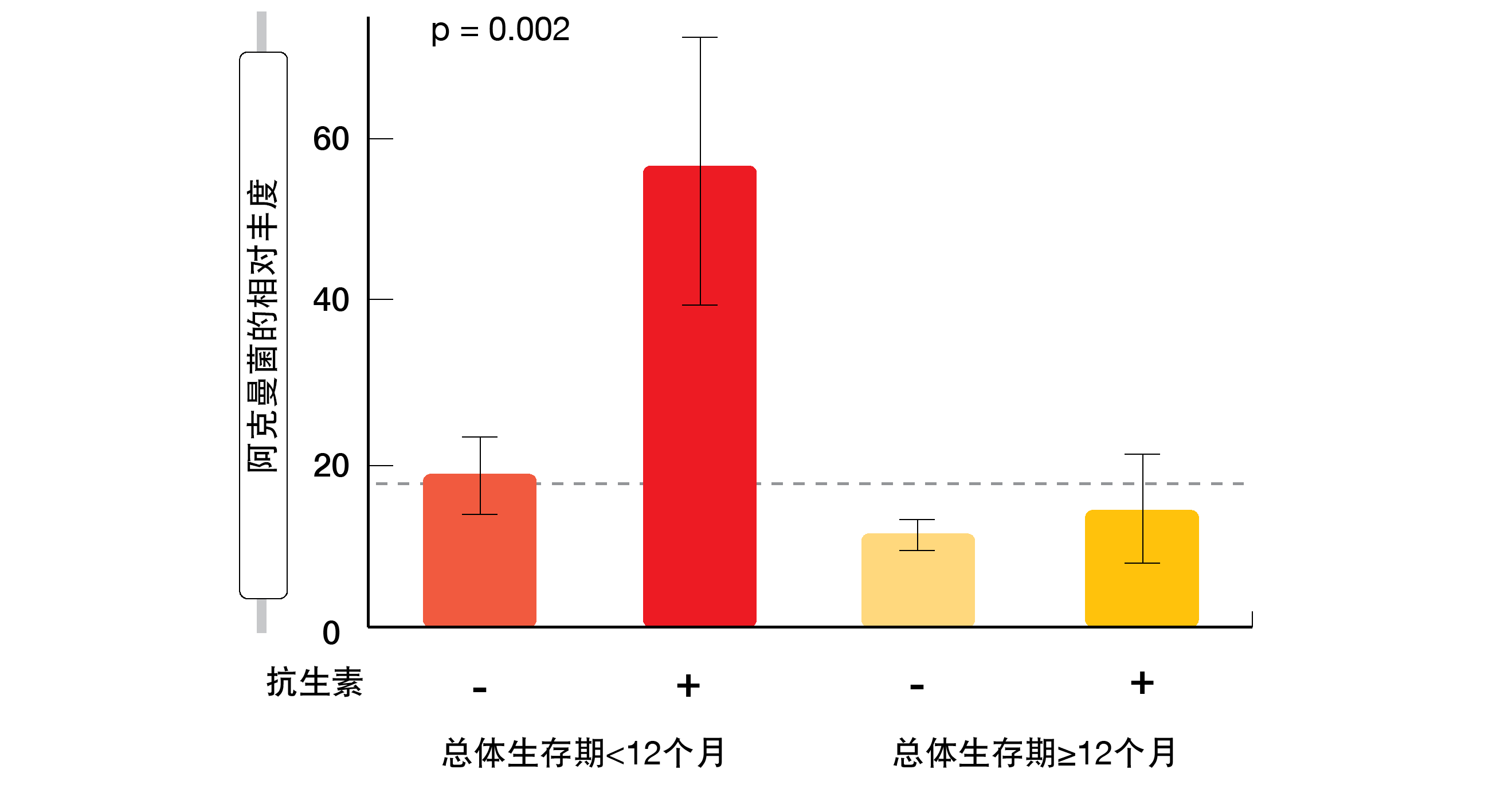
然而,基于阿克曼菌相对丰度的分层被证明是比二元模式更准确的独立预测因子。阿克曼菌在阳性组中OS<12个月的患者中出人意料地过多。研究人员将队列分为三组(阴性、低、高),并表明阿克曼菌的低相对丰度与ORR和OS增加相关,而相对丰度高的患者表现最差。与未暴露于抗生素的患者相比,暴露于抗生素的患者出现丰度过高的频率更高。阿克曼菌相对丰度高且暴露于抗生素的患者最有可能生存期较短(图2)。诊断时肿瘤样品的RNA测序显示CD3、VCAM1和ZBP1的表达增加,这表明阿克曼菌促进微环境中的细胞再循环。
作者得出结论,这些数据为开发基于微生物组的方法来研究常规临床肿瘤护理中的肠道菌群失调提供了理论依据。该研究小组将启动针对患有晚期NSCLC且肠道嗜粘蛋白阿克曼菌未检出的患者的首个免疫疗法试验。
图2: 根据存在嗜粘蛋白阿克曼菌和使用抗生素的生存结果
参考文献
- Paz-Ares L et al., First-line nivolumab plus ipilimumab combined with two cycles of chemotherapy in patients with non-small-cell lung cancer (CheckMate 9LA): an international, randomised, open-label, phase 3 trial. Lancet Oncol 2021; 22(2): 198-211
- Reck M et al., First-line nivolumab + ipilimumab + 2 cycles of chemotherapy versus chemotherapy alone (4 cycles) in patients with advanced non-small cell lung cancer: 2-year update from CheckMate 9LA. J Clin Oncol 39, 2021 (suppl 15; abstr 9000)
- Jamal S et al., Immune-related adverse events associated with cancer immunotherapy: a review for the practicing rheumatologist. J Rheumatol 2020; 47(2): 166-175
- Remon J et al., Immune-related adverse events and outcomes in patients with advanced non-small cell lung cancer: a predictive marker of efficacy? Thorac Oncol 2019; 14(6): 963-967
- Zhou X et al., Are immune-related adverse events associated with the efficacy of immune checkpoint inhibitors in patients with cancer? A systematic review and meta-analysis. BMC Med 2020; 18(1): 87
- von Pawel J et al., Association between immune-related adverse events and atezolizumab efficacy in advanced NSCLC: analyses from the phase III study OAK. Ann Oncol 2017; 28(Supplement 5): v469
- Haratani K et al., Association of immune-related adverse events with nivolumab efficacy in non-small-cell lung cancer. JAMA Oncol 2018; 4(3): 374-378
- Socinski MA et al., Pooled analyses of immune-related adverse events and efficacy from the phase 3 trials IMpower130, IMpower132 and IMpower150. J Clin Oncol 39, 2021 (suppl 15; abstr 9002)
- West H et al., Atezolizumab in combination with carboplatin plus nab-paclitaxel chemotherapy compared with chemotherapy alone as first-line treatment for metastatic non-squamous non-small-cell lung cancer (IMpower130): a multicentre, randomised, open-label, phase 3 trial. Lancet Oncol 2019; 20(7): 924-937
- Nishio M et al., Atezolizumab plus chemotherapy for first-line treatment of nonsquamous NSCLC: results from the randomized phase 3 IMpower132 Trial. J Thorac Oncol 2021; 16(4): 653-664
- Socinski MA et al., Atezolizumab for first-line treatment of metastatic nonsquamous NSCLC. N Engl J Med 2018; 378(24): 2288-2301
- Yang Y et al., A phase 2, open-label, multi-center study to evaluate the efficacy, safety, and tolerability of KN046 in combination with chemotherapy in subjects with advanced non-small cell lung cancer. J Clin Oncol 39, 2021 (suppl 15; abstr 9060)
- Sezer A et al., Cemiplimab monotherapy for first-line treatment of advanced non-small-cell lung cancer with PD-L1 of at least 50%: a multicentre, open-label, global, phase 3, randomised, controlled trial. Lancet 2021; 397(10274): 592-604
- Goldberg SB et al., Pembrolizumab for the management of patients with NSCLC and brain metastases: long-term results and biomarker analysis from a non-randomised, open-label, phase 2 trial. Lancet Oncol 2020; 21(5): 655-663
- Goldberg SB et al., Pembrolizumab for patients with melanoma or non-small-cell lung cancer and untreated brain metastases: early analysis of a non-randomised, open-label, phase 2 trial. Lancet Oncol 2016; 17(7): 976-983
- Abrey LE, Inclusion of patients with brain metastases in clinical trials. Clin Invest 2011; 1(8): 1065-1068
- Özgüroglu M et al., Cemiplimab monotherapy as first-line treatment of patients with brain metastases from advanced non-small cell lung cancer with programmed cell death-ligand 1 ≥ 50 %; EMPOWER-Lung 1 subgroup analysis. J Clin Oncol 39, 2021 (suppl 15; abstr 9085)
- Zhang T et al., The binding of an anti-PD-1 antibody to FcγRΙ has a profound impact on its biological functions. Cancer Immunol Immunother 2018; 67(7): 1079-1090
- Qin S et al., RATIONALE 301 study: tislelizumab versus sorafenib as first-line treatment for unresectable hepatocellular carcinoma. Future Oncol 2019; 15(16): 1811-1822
- Zhou C et al., Results from RATIONALE 303: a global phase 3 study of tislelizumab vs docetaxel as second-line or third-line therapy for patients with locally advanced or metastatic NSCLC. AACR 2021, abstract CT039
- Zhou C et al., The effects of tislelizumab treatment on the health-related quality of life non-small cell lung cancer patients who progressed on a prior platinum-containing regimen. J Clin Oncol 39, 2021 (suppl 15; abstr 9069)
- Brahmer JR et al., Health-related quality-of-life results for pembrolizumab versus chemotherapy in advanced, PD-L1-positive NSCLC (KEYNOTE-024): a multicentre, international, randomised, open-label phase 3 trial. Lancet Oncol 2017; 18(12): 1600-1609
- Wang J et al., Tislelizumab plus chemotherapy vs chemotherapy alone as first-line treatment for advanced squamous non-small-cell lung cancer: a phase 3 randomized clinical trial. JAMA Oncol 2021; 7(5): 709-717
- Wang J et al., RATIONALE-307: tislelizumab plus chemotherapy versus chemotherapy alone as first-line treatment for advanced squamous NSCLC in patients aged ≥ 65. J Clin Oncol 39, 2021 (suppl 15; abstr 9102)
- Socinski MA et al., AdvanTIG-302: Anti-TIGIT monoclonal antibody ociperlimab plus tislelizumab vs pembrolizumab in programmed death ligand 1-selected, previously untreated, locally advanced, unresectable or metastatic non-small cell lung cancer. J Clin Oncol 39, 2021 (suppl 15; abstr TPS9128)
- Rodriguez-Abreu D et al., Primary analysis of a randomized, double-blind, phase II study of the anti-TIGIT antibody tiragolumab plus atezolizumab versus placebo plus atezo as first-line treatment in patients with PD-L1-selected NSCLC (CITYSCAPE). J Clin Oncol 38: 2020 (suppl; abstr 9503)
- Stokes WA et al., Effect of antibiotic therapy on immunotherapy outcomes for non-small cell lung cancer: analysis form the Veterans Health Administration Database. J Clin Oncol 39, 2021 (suppl 15; abstr 9017)
- Derosa L et al., Intestinal Akkermansia muciniphila predicts overall survival in advanced non-small cell lung cancer patients treated with anti-PD-1 antibodies: results of a phase II study. J Clin Oncol 39, 2021 (suppl 15; abstr 9019)
- Routy B et al., Gut microbiome influences efficacy of PD-1-based immunotherapy against epithelial tumors. Science 2018; 359(6371): 91-97
© 2021 Springer-Verlag GmbH, Impressum
More posts
为SCLC患者开辟新路径
为SCLC患者开辟新路径 LS-SCLC中的顺铂与卡铂 采用铂-依托泊苷骨架的同步放化疗构成了局限期小细胞肺癌(LS-SCLC)的标准护理。在这里,顺铂传统上
经由抗血管发生来增强免疫支持机制
经由抗血管发生来增强免疫支持机制 使用抗血管生成剂的治疗有潜力管控接受免疫检查点抑制剂后进展的患者,因为已经证明过量的VEGF产生可通过调节免疫细胞功能和减少
检查点抑制在致癌基因驱动的肺癌中表现如何?
检查点抑制在致癌基因驱动的肺癌中表现如何? 各种畸变的影响 回顾性分析显示,免疫检查点抑制剂(CPI)在带有可操作致癌驱动突变的患者中的活性有限[1, 2]。
免疫疗法:从预测因子到抗生素
免疫疗法:从预测因子到抗生素 CheckMate 9LA的更新结果 基于随机化III期CheckMate9LA研究,纳武单抗外加伊匹单抗(ipilimumab
KRAS、MET、ROS1、HER2:当前观点
KRAS、MET、ROS1、HER2:当前观点 CodeBreaK100:索托拉西(sotorasib) 大约13%的肺腺癌患者携带KRASG12C突变[1]
EGFR突变型疾病:针对敏感突变和耐药性介导突变的策略
EGFR突变型疾病:针对敏感突变和耐药性介导突变的策略 靶向HER3:帕曲妥单抗-德卢替康(patritumab deruxtecan) EGFR酪氨酸激酶抑